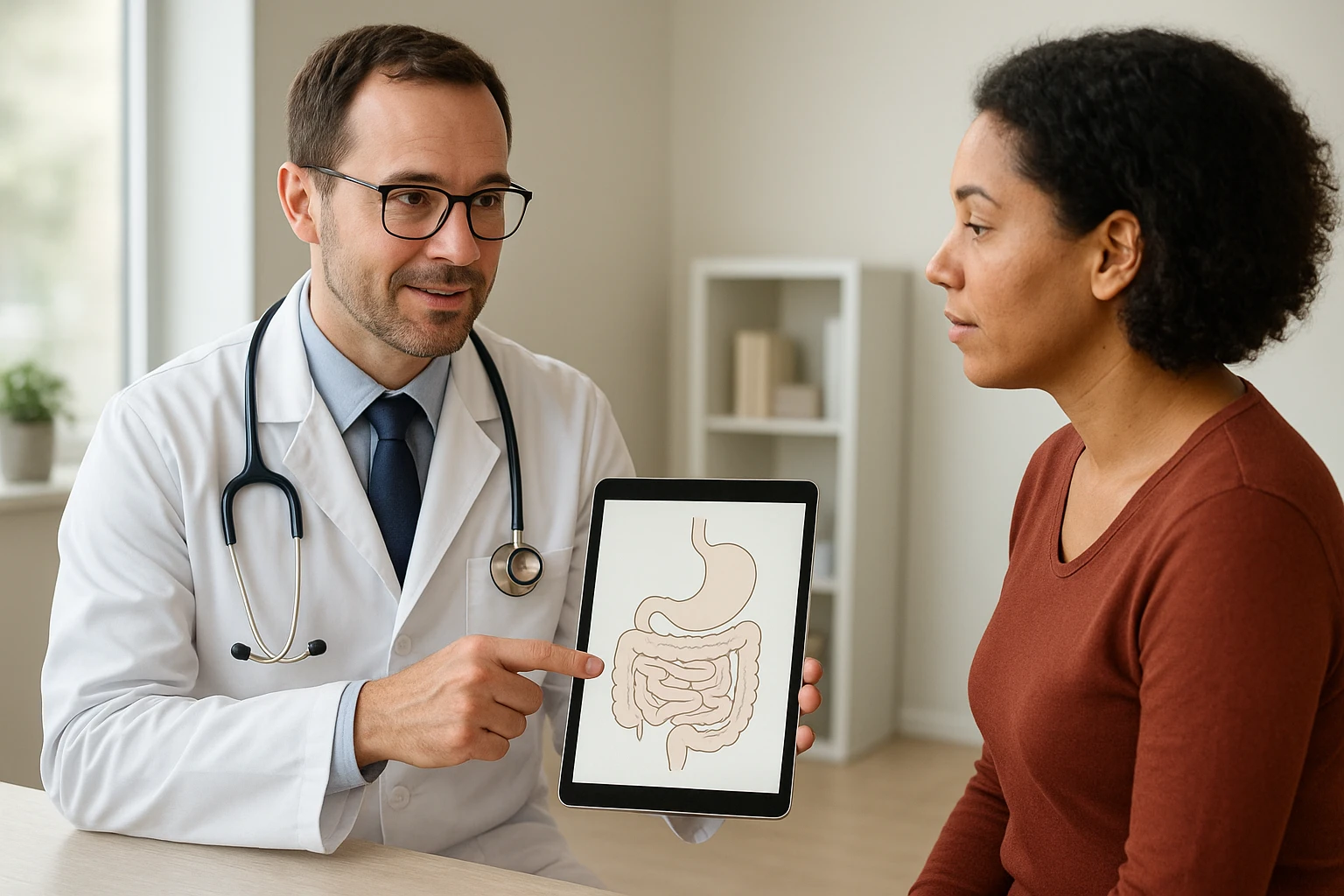
Was ist viszerales Fett?
Viszerales Fett bezeichnet das Fettgewebe, das sich innerhalb der Bauchhöhle sammelt und die inneren Organe umgibt – im Unterschied zum subkutanen Fett, das direkt unter der Haut liegt. Während subkutanes Fett vorwiegend als Energiespeicher und Polster fungiert und ästhetisch sichtbar ist, ist viszerales Fett tiefer gelegen und metabolisch aktiver: es beeinflusst Stoffwechselprozesse und Signalwege im Körper stärker.
Bei Energieüberschuss speichern Fettzellen (Adipozyten) Triglyzeride; das Fettgewebe wächst durch Vergrößerung bestehender Zellen (Hypertrophie) und bei Bedarf durch Neubildung von Zellen (Hyperplasie). Viszerale Adipozyten unterscheiden sich funktionell von subkutanen: sie reagieren stärker auf Stress- und Fettabbauhormone (z. B. Katecholamine), sind relativ weniger durch Insulin gehemmt und geben Fettsäuren leichter ins Blut ab. Außerdem ist viszerales Fett ein hormonell aktives Gewebe: es produziert und sezerniert Adipokine und entzündungsfördernde Botenstoffe sowie zieht Immunzellen an, was zu einer low‑grade‑Entzündung beitragen kann. Ein weiterer wichtiger Unterschied ist die venöse Drainage: Blut aus dem viszeralen Fett fließt größtenteils über die Pfortader direkt zur Leber, wodurch freigesetzte Fettsäuren und entzündliche Mediatoren unmittelbare Einflüsse auf die Leber‑ und Glukose‑Regulation haben.
Typische Speicherorte des viszeralen Fetts im Bauchraum sind der große Netz‑ (Omentum majus) und das Mesenterium (Fett um die Darmschlingen), perikolische Fettpolster, retroperitoneale Bereiche (z. B. um die Nieren) sowie Fettzellen in unmittelbarer Nähe von Leber, Pankreas und anderen intraabdominellen Organen. Die Verteilung von viszeralem gegenüber subkutanem Fett variiert zwischen Individuen und wird von Genetik, Geschlecht, Hormonstatus und Lebensstil beeinflusst.
Warum viszerales Fett reduzieren?
Viszerales Fett ist nicht nur ein ästhetisches Problem — es ist metabolisch aktiv und beeinflusst Gesundheit und Stoffwechsel in vielfacher Weise. Im Gegensatz zum subkutanen Fettgewebe (unter der Haut) sezerniert viszerales Fett entzündungsfördernde Botenstoffe (z. B. IL‑6, TNF‑α) und verändert das Gleichgewicht von Adipokinen (zum Beispiel erniedrigte Adiponektin‑Spiegel). Diese proinflammatorische Signatur fördert systemische Entzündungen, Insulinresistenz und eine atherogene Stoffwechsellage, die das Risiko für Herz‑Kreislauf‑Erkrankungen, Schlaganfall und Typ‑2‑Diabetes deutlich erhöht.
Weiters hat viszerales Fett eine direkte biochemische Wirkung: durch den Abfluss von Fettsäuren über die Pfortader zur Leber begünstigt es die Fettleberbildung und verschlechtert die hepatische Insulinwirkung. Klinisch zeigt sich das oft in erhöhten Blutzucker‑ und Insulinwerten, ungünstigen Blutfettprofilen (z. B. hohes Triglycerid/HDL‑Verhältnis) und höheren Entzündungsmarkern (z. B. CRP). Diese Veränderungen erhöhen nicht nur das Risiko für Stoffwechselkrankheiten, sondern können auch die Prognose bei bereits bestehenden Erkrankungen verschlechtern.
Viszerales Fett beeinflusst zudem Hormonachsen: Es kann zu Leptin‑ und Insulinresistenz beitragen, die Hunger‑ und Sättigungsregulation stören und Gewichtsabnahme erschweren. Bei Männern ist ein hoher viszeraler Anteil oft mit niedrigeren Testosteronspiegeln verknüpft; bei Frauen kann er mit hormonellen Störungen wie dem PCO‑Syndrom zusammenhängen. Chronischer Stress und erhöhte Cortisolspiegel fördern wiederum die Ablagerung von viszeralem Fett — es entstehen also Rückkopplungseffekte zwischen Verhalten, Hormonen und Fettverteilung.
Wichtig ist auch, dass gesundheitliche Risiken nicht nur an das Körpergewicht gekoppelt sind: Menschen mit normalem Body‑Mass‑Index können trotzdem erhöhtes viszerales Fett und damit ein gesteigertes Risiko haben („normal weight obesity“). Deshalb geht es bei der Reduktion von viszeralem Fett weniger allein um kosmetische Aspekte wie einen flacheren Bauch, sondern primär um die Verringerung von Krankheitsrisiken und Verbesserung metabolischer Kennwerte.
Kurz gesagt: Das Reduzieren von viszeralem Fett senkt Entzündungsmarker, verbessert Insulinempfindlichkeit und Lipidprofile, stabilisiert Hormonhaushalt und reduziert das Risiko für schwerwiegende Erkrankungen. Aus diesen Gründen sollten Maßnahmen zur Viszeralfettreduktion vorrangig aus gesundheitlichen Gründen angegangen werden — kosmetische Verbesserungen sind ein willkommenes Nebenergebnis. Bei bereits bestehenden Risikofaktoren oder Vorerkrankungen ist eine ärztliche Abklärung empfehlenswert.
Wie wird viszerales Fett gemessen und eingeschätzt?
Zur Einschätzung des viszeralen Fettes reichen in vielen Fällen einfache, reproduzierbare Messgrößen: der Taillenumfang (WC) und das Taillen‑Hüft‑Verhältnis (WHR). Den Taillenumfang messen Sie mit einem Maßband waagrecht an der Körpervorderseite — am gebräuchlichsten ist die Stelle zwischen unterer Rippenkante und Beckenkamm bzw. auf Nabelhöhe; wichtig ist, jedes Mal dieselbe Stelle, in entspannter Haltung und nach normaler Ausatmung zu messen. Höhere Werte korrelieren mit erhöhtem metabolischem Risiko; als grobe Orientierungswerte gelten bei Personen europäischer Herkunft etwa ≥94 cm bei Männern und ≥80 cm bei Frauen (für deutlich erhöhtes Risiko werden oft ≥102 cm bzw. ≥88 cm angegeben). Beim WHR (Taillenumfang dividiert durch Hüftumfang) werden Werte >0,90 (Männer) bzw. >0,85 (Frauen) oft als erhöhtes Risiko interpretiert. Beachten Sie, dass Messstellen und Bevölkerungsgruppen (z. B. Menschen asiatischer Herkunft) abweichende Grenzwerte haben können. (extranet.who.int)
Taillen‑zu‑Körperhöhe‑Verhältnis (Waist‑to‑height ratio, WHtR) ist eine einfache Alternative: Faustregel „Taillenumfang < 0,5 × Körpergröße“ wird zunehmend empfohlen, weil sie alters‑ und größenbereinigt Risiken beschreibt und leichter zwischen Personen vergleichbar ist. Anthropometrische Messungen sind kostengünstig und praxisnah, geben aber nur indirekt Aufschluss über das tatsächliche Volumen des viszeralen Fettgewebes. (iris.who.int)
Körperfettwaagen und Bioimpedanzanalyse (BIA) sind im Alltag sehr verbreitet: sie sind schnell, berührungslos/hausgebrauchstauglich und geeignet, langfristige Trends der Körperzusammensetzung zu verfolgen. Ihre Grenzen sind aber wichtig zu kennen: Messergebnisse variieren zwischen Geräten und hängen stark vom Hydratationsstatus, jüngster Nahrungsaufnahme, körperlicher Aktivität und Messprotokoll ab. Für die Unterscheidung von viszeralem und subkutanem Fett sind Standard‑BIA‑Heimgeräte unzuverlässig; sie liefern eher Schätzwerte für Gesamtkörperfett oder ein „Viszeralfett‑Index“, der nur bedingt mit bildgebenden Referenzmethoden übereinstimmt. BIA kann nützlich sein, um Veränderungen bei einer Person über die Zeit zu beobachten, ist aber für präzise Einzeldiagnosen oder für klinische Entscheidungen überviszerales Fett nicht ideal. (pubmed.ncbi.nlm.nih.gov)
Ultraschall (Sonographie) ist eine kostengünstige, strahlungsfreie Möglichkeit, intraabdominelle Fettschichten zu beurteilen; in Studien korreliert die sonografisch bestimmte Viszeraldicke bei gut standardisierter Technik gut mit CT/MRI‑Werten. Die Aussagekraft hängt jedoch stark von der verwendeten Messmethode und der Erfahrung des Untersuchers ab — mit gut geschultem Personal kann Ultraschall ein praktikables Mittel zur Abschätzung von viszeralem Fett sein, in der Routinepraxis ist die Variabilität aber höher als bei CT/MRI. (pubmed.ncbi.nlm.nih.gov)
DXA (Dual‑Energy X‑Ray Absorptiometry) liefert eine zuverlässige Ganzkörper‑Körperzusammensetzungsanalyse und kann mit spezieller Software auch abdominale/viszerale Anteile schätzen; die Ergebnisse korrelieren meist gut mit CT/MRI, liefern aber weniger Detail als Querschnittsaufnahmen. DXA hat niedrige Strahlenexposition, ist relativ schnell und eignet sich zur Verlaufskontrolle — für exakte Volumenmessungen des viszeralen Fettes bleiben CT (sehr genau, aber ionisierende Strahlung) und MRT (ebenfalls sehr genau, keine Strahlung, teurer und weniger verfügbar) die Referenzmethoden. CT‑ bzw. MRT‑Messungen werden deshalb vor allem in Forschung, für differenzierte Risikostratifizierung oder vor spezialisierten Eingriffen eingesetzt. (pubmed.ncbi.nlm.nih.gov)
Wann ist eine genauere Untersuchung sinnvoll? Eine bildgebende Quantifizierung (DXA, Ultraschall, CT/MRT) kann erwogen werden, wenn die einfache Anthropometrie auffällige Werte zeigt (z. B. stark erhöhter Taillenumfang), wenn multiple metabolische Risikofaktoren bestehen (z. B. Typ‑2‑Diabetes, hohe Blutfette, nichtalkoholische Fettleber), vor geplanter bariatrischer/metabolischer Chirurgie oder wenn klinisch unklare Beschwerden vorliegen. Für die meisten Menschen, die Gewicht und Bauchumfang reduzieren wollen, genügen regelmäßige Anthropometrie (gleiche Messstelle, gleiche Tageszeit), dokumentierte Trendmessungen und gegebenenfalls periodische DXA/sonografische Kontrollen; aufwändige CT/MRT‑Messungen sind meist nicht notwendig. Besprechen Sie Abklärung und Messstrategie mit Ihrer Hausärztin oder Fachperson, insbesondere wenn Vorerkrankungen bestehen. (sciencedirect.com)
Kurz zusammengefasst: für Alltag und Selbstkontrolle sind Taillenumfang, WHR und WHtR praktikabel; BIA‑Waagen sind nützlich zur Verlaufskontrolle, haben aber Einschränkungen; für präzise Quantifizierung sind DXA, CT oder MRT überlegen, wobei CT die höchste Genauigkeit bietet (mit Strahlenexposition) und MRT eine strahlenfreie Referenz darstellt — die Wahl richtet sich nach Fragestellung, Verfügbarkeit und klinischem Bedarf. (extranet.who.int)

Grundprinzipien der Fettreduktion
Fettverlust beruht grundlegend auf einem einfachen Prinzip: die Energiebilanz. Wer mehr Energie (Kalorien) verbraucht als er aufnimmt, schafft das Umfeld, in dem der Körper gespeichertes Fett zur Energiegewinnung mobilisiert. Ein moderates, nachhaltiges Kaloriendefizit ist deshalb die zentrale Voraussetzung für den Abbau von viszeralem (und subkutanem) Fett. Sehr aggressive Diäten sind zwar kurzfristig effektiv, erhöhen aber das Risiko für Muskelverlust, Stoffwechselanpassungen und Rückfälle; deshalb sind moderate Defizite langfristig meist erfolgreicher.
Wichtig ist die Unterscheidung zwischen reinem Gewichtsverlust und Verbesserung der Körperzusammensetzung. Ziel sollte nicht nur eine niedrigere Zahl auf der Waage sein, sondern der Erhalt bzw. Aufbau von Muskelmasse bei gleichzeitiger Reduktion von Fettmasse. Muskelmasse schützt den Grundumsatz, unterstützt Alltag und Training und verbessert das Erscheinungsbild. Praktisch heißt das: ausreichende Proteinversorgung und regelmäßiges Krafttraining kombinieren mit dem Kaloriendefizit, um möglichst viel Fett — und möglichst wenig Muskelmasse — zu verlieren.
Konkrete Größenordnung und Tempo: Als grobe Orientierung führt ein tägliches Defizit von etwa 300–600 kcal oft zu einem nachhaltigen Gewichtsverlust, ohne zu starke Hunger- oder Energieprobleme zu verursachen. Rechnet man mit ~7 700 kcal pro Kilogramm Fett, entspricht ein dauerhaftes Defizit von 500 kcal/Tag theoretisch rund 0,5 kg Fettverlust pro Woche. Realistisch und gesund sind meist 0,25–1,0 kg Gewichtsverlust pro Woche, abhängig vom Ausgangsgewicht: bei höherem Körpergewicht kann der Verlust anfangs größer sein, bei geringerem Körperfettanteil deutlich langsamer. Für viele Menschen führen sogar 5–10 % Gewichtsverlust innerhalb von 3–6 Monaten zu messbaren Verbesserungen von Blutdruck, Blutzucker und Entzündungswerten.
Erwartungshorizont und Messpunkte: kurzfristige Schwankungen sind normal — Flüssigkeit, Darmfüllung und hormonelle Effekte verändern das Gewicht täglich. Deshalb empfiehlt es sich, das Gewicht standardisiert einmal pro Woche morgens nach dem Aufstehen und nach dem Toilettengang zu messen und Wochenmittel zu bilden. Umfangsmaße (Taillenumfang) liefern zusätzliche, oft aussagekräftigere Hinweise auf viszerales Fett: Messung mit einem stabilen Maßband auf Höhe des Bauchnabels oder der schmalsten Taille, ebenfalls alle 2–4 Wochen. Körperfettmessungen (Bioimpedanz, DXA o.ä.) können alle 8–12 Wochen sinnvoll sein, um Trends in der Körperzusammensetzung zu verfolgen. Fotos von vorn/seitlich in regelmäßigen Abständen helfen, Veränderungen sichtbar zu machen und motivierend zu wirken.
Mit Plateaus rechnen: Fortschritt verläuft selten linear. Nach anfänglichem Verlust verlangsamt sich die Rate oft — das kann an Stoffwechselanpassungen, verringertem Aktivitätsniveau oder (subjektiv) an nachlassender Disziplin liegen. Strategien sind dann: Defizit leicht anpassen, Trainingsreiz erhöhen (z. B. mehr Volumen oder Intensität beim Krafttraining), Alltagstätigkeit steigern (NEAT) oder eine kurze Refeed-Phase zur Erholung einplanen. Sehr niedrige Kalorienzufuhren oder zu schneller Gewichtsverlust sind aus medizinischer Sicht problematisch und sollten ärztlich begleitet werden.
Kurz zusammengefasst: Kaloriendefizit ist die Grundvoraussetzung; gleichzeitig sollte die Körperkomposition geschützt werden durch ausreichend Protein und regelmäßiges Krafttraining. Realistische Ziele, standardisierte Messungen im Abstand von Wochen bis Monaten und geduldige, schrittweise Anpassungen erhöhen die Chance auf dauerhaften Erfolg.
Ernährungsempfehlungen zur Reduktion viszeralen Fetts
Bei der Reduktion von viszeralem Fett ist die Ernährung ein zentraler Hebel — nicht weil eine bestimmte „Wunder“-Zutat Fett gezielt an der Bauchhöhle schmilzt, sondern weil die richtige Zusammensetzung und die Gesamtenergieaufnahme den Körper dazu bringt, gespeichertes Fett (auch viszerales) zu nutzen, während Muskelmasse erhalten bleibt. Im Folgenden praxisnahe Empfehlungen:
Makronährstoff‑Orientierung
- Protein: Eine ausreichende Eiweißzufuhr ist wichtig, um Sättigung zu erhöhen und Muskelmasse bei Kaloriendefizit zu erhalten. Für die meisten Erwachsenen bei Gewichtsabnahme sind ca. 1,2–1,8 g Protein pro kg Körpergewicht/Tag sinnvoll; bei intensiver Kraftarbeit können 1,6–2,0 g/kg angezeigt sein. Bevorzuge magere Quellen (Huhn, Fisch, mageres Rind, Eier, Milchprodukte, Hülsenfrüchte, Tofu).
- Kohlenhydrate: Nicht alle KH sind gleich. Setze auf komplexe, ballaststoffreiche Kohlenhydrate (Vollkornprodukte, Gemüse, Hülsenfrüchte) und reduziere schnell verdauliche, zuckerreiche Lebensmittel. Eine moderate Kohlenhydratmenge hilft, Trainingstempo und Leistungsfähigkeit zu erhalten.
- Fette: Ungesättigte Fettsäuren (Olivenöl, Nüsse, Avocado, fetter Seefisch) sind vorteilhaft für Stoffwechsel und Entzündungsprozesse; gesättigte Fette (viele frittierte/fertige Produkte, fettreiche Wurst) einschränken. Omega‑3‑Fettsäuren (z. B. Lachs, Hering) unterstützen die Gesundheit – ein- bis zweimal pro Woche fetten Seefisch zu integrieren ist empfehlenswert.
Lebensmittel mit positivem Effekt
- Gemüse (alle Sorten, besonders Blattgemüse und Kreuzblütler) und Obst in moderaten Mengen: Volumen, Mikronährstoffe, Ballaststoffe.
- Vollkornprodukte statt raffinierten Körnern (z. B. Vollkornbrot, Haferflocken, Vollkornreis).
- Hülsenfrüchte (Linsen, Bohnen, Kichererbsen) als Protein‑ und Ballaststoffquelle.
- Nüsse und Samen in kleinen Mengen als gesunde Fettquelle; beachten: kaloriendicht.
- Fettreicher Seefisch (Lachs, Makrele, Hering) wegen Omega‑3.
- Fermentierte Milchprodukte (Joghurt, Kefir) können Sättigung und Darmgesundheit unterstützen.
Lebensmittel, die reduziert werden sollten
- Stark verarbeitete Fertigprodukte (sogenannte Ultra‑Processed Foods): oft reich an Zucker, raffinierten Fetten und Kalorien.
- Zuckerhaltige Getränke und Snacks: schnelle Kalorien ohne Sättigung – eine der größten Quellen für ungewünschte Fettzunahme.
- Hoher Konsum gesättigter Fette und Transfette (sowie häufig frittierte Speisen).
- Alkohol: liefert „leere“ Kalorien, fördert Appetit und kann insbesondere die Zunahme von viszeralem Fett begünstigen; regelmäßigen Konsum reduzieren oder zeitweise aussetzen.
Rolle von Ballaststoffen und Flüssigkeitszufuhr
- Ballaststoffe erhöhen Sättigung, regulieren Blutzucker und fördern eine gesunde Darmflora. Ziel: grob 25–35 g Ballaststoffe/Tag (von Gemüse, Vollkorn, Hülsenfrüchten, Obst, Nüssen). Steigere Ballaststoffe schrittweise, um Verdauungsbeschwerden zu vermeiden.
- Flüssigkeitszufuhr: Wasser als primäres Getränk; vor Mahlzeiten ein Glas Wasser kann Portionsgrößen reduzieren. Flüssigkeitsbedarf variiert, aber zuckerfreie Getränke bevorzugen und stark zuckerhaltige/alkoholische Getränke vermeiden.
Praktische Strategien
- Meal‑Prep und Planung: Ein oder zwei Mahlzeiten für mehrere Tage vorplanen, gesunde Snacks bereithalten, Einkaufsliste erstellen (keine Impulskäufe).
- Portionskontrolle: Teller‑Modell (die Hälfte Gemüse, ein Viertel Protein, ein Viertel komplexe Kohlenhydrate), Handportionen (z. B. Faust = eine Portion Kohlenhydrate, Handfläche = Protein, Daumen = Fett).
- Sättigungsfaktoren nutzen: proteinreiche Mahlzeiten, ballaststoffreiche Lebensmittel und voluminöse Gemüsesorten.
- Verhaltenstipps: bewusstes Essen (langsamer kauen, ohne Ablenkung), regelmäßige Essenszeiten, Snacks vorbereiten statt spontaner ungesunder Entscheidungen, Einkaufsregeln („außen im Supermarkt bleiben“).
- Kleine, nachhaltige Änderungen sind effektiver als strenge Kurzdiäten; Fokus auf Gewohnheitsänderung statt schneller Lösungen.
Optionale Ansätze (z. B. Intermittierendes Fasten)
- Intermittierendes Fasten (z. B. 16:8, 5:2) kann beim Kaloriendefizit helfen, funktioniert für viele als Struktur, hat aber keine magische Wirkung speziell auf viszerales Fett gegenüber vergleichbarem Kaloriendefizit. Vorteile sind oft einfachere Portionskontrolle und weniger Snacks; Nachteile können Hunger, soziale Einschränkungen oder negative Effekte bei bestimmten Personen sein.
- Wichtig: Nicht für alle geeignet — z. B. Schwangere, Stillende, Menschen mit Essstörung in der Vorgeschichte, Personen unter bestimmten Medikamenten (z. B. zur Blutzuckerregulation) sollten intermittent fasten nur unter ärztlicher Aufsicht ausprobieren.
- Andere kontrollierte Ansätze (z. B. moderates Kaloriendefizit kombiniert mit hoher Proteinzufuhr) erreichen oft vergleichbare Ergebnisse und sind flexibler.
Kurze, umsetzbare Beispiele
- Frühstück: Haferflocken mit griechischem Joghurt, Beeren und Nüssen (Protein + Ballaststoffe + gesunde Fette).
- Mittag: Großer Salat mit Kichererbsen, gebratenem Gemüse, Quinoa und Olivenöl‑Zitronen‑Dressing.
- Snack: Rohes Gemüse + Hummus oder ein Stück Obst mit einer Handvoll Nüsse.
- Abendessen: Gedünsteter Fisch, Süßkartoffel (kleine Portion) und viel grünes Gemüse.
Abschließend: Der wichtigste Punkt ist ein moderates, dauerhaft haltbares Kaloriendefizit kombiniert mit ausreichendem Protein, ballaststoffreicher Nahrung und einer Reduktion zuckerreicher/hochverarbeiteter Produkte. Ernährung und Gewohnheiten so gestalten, dass sie langfristig durchführbar sind — das ist der effektivste Weg, viszerales Fett nachhaltig zu reduzieren.
Training und Bewegung
Sowohl Ausdauer- als auch Krafttraining spielen eine Rolle beim Abbau von viszeralem Fett – aus unterschiedlichen, sich ergänzenden Gründen. Ausdauertraining (Cardio) erhöht den Gesamtenergieverbrauch, verbessert die kardiovaskuläre Fitness und steigert kurzfristig die Fettverbrennung; Krafttraining erhält und vergrößert die Muskulatur, erhöht die Ruheenergieverbräuche (Grundumsatz) und verbessert die Insulinsensitivität, wodurch Fettansammlungen im Bauchraum langfristig reduziert werden können. Die Kombination beider Formen liefert deshalb die besten gesundheitlichen und ästhetischen Ergebnisse.
Praktische Empfehlungen zur Trainingsgestaltung:
- Wochenumfang Ausdauer: Ziel sind in der Regel 150–300 Minuten moderates Ausdauertraining pro Woche (z. B. zügiges Gehen, Radfahren, Schwimmen) oder 75–150 Minuten intensives Training (Joggen, schnelles Intervalltraining). Wer Zeit sparen will, kann intensivere Einheiten wählen, muss diese aber dosiert einsetzen.
- HIIT (High‑Intensity Interval Training): 1–2 kurze HIIT‑Einheiten pro Woche sind effizient für Fettabbau und Stoffwechsel. Typisch sind 10–20 Minuten effektiver Intervallzeit (z. B. 30–60 s hohe Belastung / 60–120 s Erholung) plus Auf‑ und Abwärmen. HIIT ist sehr belastend — Einsteiger langsam herantasten.
- Krafttraining: 2–4 Einheiten pro Woche, idealerweise 2–3 Ganzkörper‑ oder Ober/Unterkörper‑Splits. Fokus auf zusammengesetzte Grundübungen (Kniebeuge, Kreuzheben, Rudern, Bankdrücken, Schulterdrücken, Klimmzüge) für viele Muskeln gleichzeitig. Für Hypertrophie und muskel-gestützten Stoffwechsel zielen viele Programme auf 8–12 Wiederholungen, 2–4 Sätze pro Übung; für Kraft auch niedrigere Wiederholungsbereiche möglich. Progressive Steigerung (Mehr Gewicht, mehr Sätze/Wiederholungen oder bessere Technik) ist zentral.
- Trainingsfrequenz und -dauer: Kombiniert man beide Formen, sind z. B. 2 Krafteinheiten + 2–3 moderate Cardioeinheiten pro Woche ein sinnvoller Startpunkt. Eine typische Woche könnte 2×45–60 min Kraft + 2×30–45 min Cardio (davon 1× HIIT kurz) enthalten. Wichtig ist Regelmäßigkeit: lieber moderate, beständige Belastung als sporadische Höchstleistungen.
- Reihenfolge und Periodisierung: Wenn Muskelaufbau oder Kraft im Vordergrund stehen, Kraft vor Cardio trainieren oder Cardio an separaten Tagen machen. Plane alle 4–8 Wochen eine leichte Reduktion der Belastung (Deload) oder eine Woche mit deutlich weniger Volumen, um Übertraining zu vermeiden. Steigere Belastung graduell (z. B. 5–10 % pro Woche bei Zeit/Intensität) statt abrupt.
- Progressionsprinzipien: Notiere Belastung (Gewichte, Sätze, Intervalle) und erhöhe systematisch eine Variable nach einer Phase der Adaptation. Variiere Intensität und Umfang (Wechsel aus Aufbau‑ und Intensitätswochen), um kontinuierliche Fortschritte zu fördern.
- Alltagsaktivität (NEAT) erhöhen: Kleine Verhaltensänderungen summieren sich stark. Konkrete Beispiele: häufiger stehen oder kurze Gehpausen (5–10 min) jede Stunde, Treppen statt Aufzug, aktive Wege (Fahrrad/zu Fuß) für kurze Strecken, stehende Besprechungen, Hausarbeit oder Gartenarbeit. Ein realistisches Ziel für viele Menschen sind 7.000–10.000 Schritte/Tag oder ein Zuwachs von etwa 2.000 Schritten über dem Ausgangswert; für sehr inaktive Personen gilt jeder Zuwachs als Gewinn.
- Sicherheit und Erholung: Gute Aufwärmung vor intensiven Einheiten, regelmäßige Mobilitätsarbeit und ausreichende Erholungsphasen (Schlaf, aktive Regeneration) sind wichtig, um Verletzungen zu vermeiden. Bei Vorerkrankungen, deutlicher Übergewichtigkeit oder langer Trainingspause sollte vor Beginn ein ärztlicher Check erwogen werden.
- Integration in den Alltag: Wähle Trainingsformen, die dir Spaß machen und in deinen Alltag passen — das erhöht die Langfristigkeit. Kleine, aber konstante Veränderungen (z. B. 20–30 min Bewegung an den meisten Tagen) sind oft nachhaltiger als extreme, aber kurzlebige Programme.
Konkretes Beispiel für eine anfängerfreundliche Woche: 2×Ganzkörper‑Krafttraining (45–60 min, Fokus auf 6–8 Grundübungen, 3 Sätze à 8–12 Wdh.), 1×HIIT (20–25 min inklusive Warm‑/Cooldown) und 1×moderates Cardio (30–45 min zügiges Gehen oder Radfahren), plus tägliche NEAT‑Steigerung (kurze Pausen, Treppen, Spaziergänge). Diese Struktur lässt sich je nach Fitnesslevel, Zeit und Zielen anpassen und im Verlauf progressiv steigern.
Schlaf, Stress und hormonelle Einflüsse
Schlafmangel und chronischer Stress sind starke Treiber für die Ansammlung von viszeralem Fett — nicht nur aus psychologischen Gründen, sondern über klar messbare hormonelle und metabolische Wege. Kurz gesagt: zu wenig und schlechter Schlaf erhöht Hungersignale und reduziert Sättigungshormone, verschlechtert die Insulinempfindlichkeit und begünstigt erhöhten Cortisolspiegel; chronisch erhöhte Cortisolwerte fördern speziell die Fettspeicherung im Bauchraum.
Auf Hormone und Stoffwechsel wirkt sich das folgendermaßen aus: Bei Schlafdefizit steigen Ghrelin (Appetit steigernd) und fällt Leptin (sättigungsfördernd), was zu vermehrter Nahrungsaufnahme und Vorliebe für energiereiche, zuckerhaltige Lebensmittel führt. Gleichzeitig sinkt die Insulinempfindlichkeit, was den Blutzuckermanagement erschwert und die Fettspeicherung begünstigt. Kortisol — das Stresshormon — wird bei akuter Belastung kurzfristig erhöht (normal und nützlich), bei dauerhafter Aktivierung aber chronisch erhöht; das fördert Entzündungsprozesse, Insulinresistenz und die Einlagerung von Fett in viszerale Depots. Auch andere Stoffe wie Wachstumshormon (wichtig für Fettstoffwechsel) werden bei schlechtem Schlaf vermindert.
Praktische Maßnahmen, die Schlafqualität verbessern und Stress/Cortisol senken (einfache, sofort umsetzbare Schritte):
- Ziel für Schlafdauer: in der Regel 7–9 Stunden pro Nacht; feste Schlaf- und Aufstehzeiten auch am Wochenende festlegen.
- Vorabend-Routine: 60–90 Minuten vor dem Schlafen Bildschirmzeit reduzieren, entspannende Rituale (Lesen, warme Dusche), abendliche Lichtdimmung.
- Schlafumgebung optimieren: dunkel, kühl (≈16–19 °C), leise; auf komfortable Matratze und Kissen achten.
- Koffein- und Alkoholregeln: Koffein nachmittags meiden; Alkohol kann einschlafen erleichtern, stört aber die Tiefschlafphasen — deshalb reduzieren, vor allem abends.
- Ernährungstiming: große, schwere Mahlzeiten kurz vor dem Schlafen vermeiden (2–3 Stunden Abstand).
- Regelmäßige körperliche Aktivität: moderate Bewegung verbessert Schlaf und senkt Stress — idealerweise tagsüber/abends nicht unmittelbar vor dem Zubettgehen intensive Belastung.
- Entspannungstechniken: kurze, effektive Praktiken in den Alltag integrieren — z. B. 5–10 Minuten Atemübungen (Box-Breathing oder 4–6–8-Atmung), progressive Muskelentspannung, Achtsamkeits- oder Kurzmeditationen. Schon 10–20 Minuten/Tag können spürbar wirken.
- Stressmanagement im Alltag: Prioritäten setzen, Aufgaben delegieren, Pausen planen, realistische Ziele; bei hoher Belastung Tagesstruktur und kleine Routinen beibehalten.
- Soziale Ressourcen nutzen: Gespräche mit Freunden/Familie, Arbeitsentlastung, professionelle Unterstützung bei anhaltendem Stress/Depression.
Wann ärztliche Abklärung sinnvoll:
- Wenn Schlafprobleme Wochen bis Monate anhalten (Einschlaf- oder Durchschlafstörungen, starke Tagesmüdigkeit) — Abklärung auf Schlafstörungen (z. B. Schlafapnoe) beim Hausarzt/Schlaflabor.
- Bei starken Stimmungsschwankungen, Erschöpfung oder wenn Stress zu beruflicher/sozialer Beeinträchtigung führt — psychotherapeutische oder ärztliche Beratung erwägen.
- Bei Verdacht auf hormonelle Ursachen (z. B. Cushing-Syndrom) oder wenn bestimmte Medikamente (Glukokortikoide, einige Psychopharmaka) eingenommen werden, die Gewicht/Fettverteilung beeinflussen — mit dem behandelnden Arzt sprechen.
Konkrete, sofort umsetzbare Mini-Plan-Elemente:
- Morgen- und Abendroutine festlegen (gleiche Uhrzeiten).
- Täglich 30 Minuten zügiger Spaziergang (tagsüber).
- Abends 20–30 Minuten vor dem Schlafengehen Bildschirmfreie Zeit + 5 Minuten Atemübung.
- Einwöchiges Schlafprotokoll führen (Schlafzeit, Qualität, Tagesmüdigkeit) zur Selbstbeobachtung oder für das Gespräch mit dem Arzt.
Kurzfristig verbessern bessere Schlafgewohnheiten und regelmäßige Entspannungsübungen Appetitkontrolle, Insulinwirkung und Stressreaktion; mittelfristig tragen sie dazu bei, die Tendenz zur viszeralen Fettansammlung zu reduzieren und die Wirksamkeit von Ernährung und Training zu steigern.
Weitere Lebensstilfaktoren
Alkohol und Tabak haben direkte und indirekte Effekte auf Bauchfett: hoher Alkoholkonsum liefert viele „versteckte“ Kalorien, fördert Fettspeicherung an inneren Organen und wurde in Studien mit mehr viszeralem/ektopischem Fett assoziiert; eine Reduktion der Alkoholmenge oder alkoholfreie Tage reduzieren daher auch die Kalorienbilanz und das Risiko für viszerale Fettzunahme. (nhlbi.nih.gov)
Rauchen wirkt paradox: Raucher haben oft einen niedrigeren BMI, zeigen aber häufiger eine zentrale Fettverteilung mit mehr abdominaler/viszeraler Fettmasse; dennoch ist das Aufhören gesundheitlich eindeutig vorteilhaft, auch wenn viele Menschen danach etwas an Gewicht zulegen. Wer mit dem Rauchen aufhört, sollte deshalb frühzeitig Strategien zur Gewichtskontrolle (Bewegung, bewusste Ernährung, ggf. Nikotinersatztherapie) planen — die gesundheitlichen Vorteile des Rauchstopps überwiegen die Risiken einer moderaten Gewichtszunahme deutlich. (pmc.ncbi.nlm.nih.gov)
Soziale Unterstützung und verhaltenspsychologische Techniken steigern die Erfolgschancen beim dauerhaften Fettabbau: Teilnahme an Gruppenprogrammen oder betreuten Online-/Vor-Ort-Interventionen, regelmäßiges Selbstmonitoring (z. B. Gewicht, Taillenumfang, Ernährungstagebuch), individuelles Feedback und klare wenn‑dann‑Pläne (Implementation Intentions) gehören zu den wirksamsten Elementen. Wer sich eine reale oder digitale Unterstützungsstruktur schafft (Trainingspartner, Selbsthilfegruppen, Coaching, Apps mit Feedback) hält eher an neuen Gewohnheiten fest. (pmc.ncbi.nlm.nih.gov)
Medikamente und bestimmte Erkrankungen können die Verteilung und Menge von Körperfett beeinflussen. Zu Medikamenten, die Gewichtszunahme und ungünstige Fettverteilung begünstigen können, zählen z. B. systemische Glukokortikoide, viele atypische Antipsychotika (z. B. Olanzapin), einige Antidepressiva und bestimmte Antidiabetika (z. B. Insulin, Sulfonylharnstoffe, TZDs) — das bedeutet nicht, dass diese Mittel einfach abgesetzt werden sollten, aber ihr metabolisches Profil sollte bei der Therapieentscheidung berücksichtigt und gegebenenfalls überwacht werden. (nice.org.uk)
Bei bestimmten endokrinen Erkrankungen ist zentrale/viszerale Fettansammlung ein Leitsymptom (z. B. Cushing‑Syndrom); auch PCOS ist häufig mit vermehrter viszeraler Adipositas und erhöhtem metabolischen Risiko verbunden. Wenn sich Bauchumfang oder metabolische Probleme ohne erklärbaren Lebensstilgrund deutlich verschlechtern, ist eine ärztliche Abklärung sinnvoll (Labor, Hormondiagnostik, ggf. Endokrinologe). (mayoclinic.org)
Praktische Hinweise
- Reduziere alkoholische Getränke bewusst (Kalorien zählen, alkoholfreie Tage); das wirkt direkt auf die Energiebilanz und das viszerale Fett. (nhlbi.nih.gov)
- Höre auf zu rauchen — plane aber parallel Strategien gegen mögliche Gewichtszunahme (mehr Bewegung, strukturierte Mahlzeiten, Unterstützung durch Raucherentwöhnungsangebote). (forumhealthcentre.nhs.uk)
- Suche dir soziale Unterstützung (Gruppe, Trainingspartner, digitale Programme) und nutze Selbstmonitoring plus konkrete „Wenn‑Dann“-Pläne zur Verhaltensänderung. (pmc.ncbi.nlm.nih.gov)
- Besprich Medikamente und mögliche Nebenwirkungen offen mit Ärztin/Arzt oder Apothekerin/Apotheker; nähere Abklärung oder ein Wechsel der Medikation darf nur unter ärztlicher Aufsicht erfolgen. (aafp.s3.amazonaws.com)
- Bei unerklärtem, raschem oder auffallendem zentralem Fettzuwachs: fachärztliche Abklärung (z. B. Endokrinologie) anstoßen, statt allein Diätmaßnahmen zu escalieren. (mayoclinic.org)
Kurz: Lebensstilfaktoren wie Alkohol‑ und Tabakkonsum, soziale Unterstützung, psychologische Techniken sowie Medikamente und hormonelle Erkrankungen beeinflussen maßgeblich, wie leicht oder schwer viszerales Fett reduziert werden kann. Bei Unsicherheit oder relevanten Vorerkrankungen immer ärztlichen Rat einholen, bevor Medikamente geändert oder intensive Maßnahmen gestartet werden. (nhlbi.nih.gov)
Medizinische und interventionelle Möglichkeiten
Bei auffällig hohem Taillenumfang, Zeichen des metabolischen Syndroms (Bluthochdruck, erhöhte Blutfette, gestörter Blutzucker), bereits bestehendem Typ‑2‑Diabetes, nicht ausreichendem Ansprechen auf Lebensstilmaßnahmen oder bei schneller Gewichtszunahme/gesundheitlichen Beschwerden sollte ärztliche Abklärung gesucht werden; die aktualisierte S3‑Leitlinie empfiehlt eine frühzeitige interdisziplinäre Diagnostik und Therapieplanung beim erhöhten Gesundheitsrisiko durch Adipositas. (register.awmf.org)
Die medizinischen Optionen lassen sich grob in konservative/medikamentöse und operative Verfahren unterteilen. Grundlage bleibt die multimodale Basistherapie (Ernährung, Bewegung, Verhaltenstherapie) — alle medikamentösen oder chirurgischen Maßnahmen sind in der Regel Ergänzung dazu und erfordern ärztliche Indikationsstellung und Begleitung. (register.awmf.org)
Pharmakotherapie: Neue Wirkstoffe (vor allem GLP‑1‑ und GLP‑1/GIP‑Agonisten) haben in Studien deutlich größere Gewichtsreduktionen gezeigt als frühere Medikamente und können auch viszerales Fett und metabolische Risikofaktoren verringern. In der EU sind Präparate wie semaglutide (z. B. Wegovy®) und tirzepatide (Mounjaro®/Zepbound®-Indikationen wurden in der EU erweitert) für die Gewichtsreduktion zugelassen; die Zulassungskriterien (z. B. Mindest‑BMI oder zusätzliche Komorbidität) und Nebenwirkungsprofile sind jeweils in den Zulassungsunterlagen detailliert beschrieben. Medikamentöse Therapie ist verschreibungspflichtig, kann Nebenwirkungen haben und benötigt regelmäßige ärztliche Kontrolle; in Deutschland ist die Erstattung durch die gesetzlichen Krankenkassen für manche Präparate eingeschränkt, sodass Kosten und Verfügbarkeit im Einzelfall zu klären sind. (ema.europa.eu)
Adipositaschirurgie (metabolische Chirurgie): Bei schwerer Adipositas oder bei Adipositas mit relevanten Begleiterkrankungen kann ein operativer Eingriff (z. B. Magenbypass, Schlauchmagen) deutlichere und nachhaltigere Gewichts- und Risikominderungen bewirken als nicht‑operative Maßnahmen; internationale und europäische Leitlinien nennen typischerweise Indikationen wie BMI ≥ 40 kg/m² bzw. BMI ≥ 35 kg/m² mit schwerwiegenden komorbiden Erkrankungen, nach ausführlicher multidisziplinärer Abklärung und wenn konservative Therapien nicht ausreichend waren. Chirurgische Verfahren haben perioperative Risiken und erfordern lebenslange Nachsorge (Nährstoff‑Monitoring, Verhaltensbetreuung). In Deutschland erfolgen solche Eingriffe bevorzugt in zertifizierten Zentren nach interdisziplinärer Diagnostik. (pmc.ncbi.nlm.nih.gov)
Wann welches Verfahren sinnvoll ist: Es gibt keine „universelle“ Schwelle allein basierend auf dem Bauchumfang — die Entscheidung richtet sich nach dem Gesamt‑Risiko (kardiometabolische Erkrankungen, Lebensqualität, Begleiterkrankungen), bisherigen Therapieversuchen und Patientenpräferenzen. Ärztliche Beratung in einem Adipositas‑ oder metabolischen Zentrum (Hausarzt → Endokrinologe/Diabetologe / Adipositaszentrum) ist sinnvoll, wenn konservative Maßnahmen über Monate keinen ausreichenden Effekt zeigen, medizinische Komplikationen bestehen oder der Patient sich für medikamentöse bzw. operative Optionen interessiert. Die S3‑Leitlinie betont shared decision‑making, individuelle Risiko‑Nutzen‑Abwägung und langfristige Betreuung. (register.awmf.org)
Kurz zu Nutzen und Risiken: Pharmaka können viszerales Fett und Labor‑Risiken schnell reduzieren, wirken aber nur so lange, wie sie eingesetzt und gut vertragen werden; Absetzen führt oft zu einer Gewichtszunahme. Operative Eingriffe erzielen oft stärkere Langzeitwirkung auf Gewicht und Komorbiditäten, sind aber mit Operationsrisiken, möglichen psychosozialen Folgen und lebenslanger Nachsorgepflicht verbunden. Beide Wege erfordern Begleitung durch Fachleute (Ernährungsberatung, Psychologie, ärztliche Kontrolle). (ema.europa.eu)
Praktischer Rat fürs Gespräch mit dem Arzt: bringen Sie Vorbefunde (Taillenumfang, HbA1c/Glukosewerte, Blutdruck, Fettwerte, Leberwerte), nennen Sie bisherige Maßnahmen und deren Dauer, fragen Sie gezielt nach geeigneten spezialisierten Zentren oder Sprechstunden und informieren Sie sich vorab über Erstattungsfragen. Bei Entscheidung für Arzneimittel oder OP sollten Nutzen, Nebenwirkungen, Kosten und notwendige Nachsorge klar besprochen und dokumentiert werden. (register.awmf.org)
Wenn Sie möchten, kann ich kurz eine knappe Checkliste für das erste Arztgespräch oder eine Vergleichstabelle (Vor‑ und Nachteile: konservativ vs. medikamentös vs. operativ) erstellen.
Häufige Mythen und Fehlvorstellungen
Viele Mythen zirkulieren rund ums Bauchfett. Hier die häufigsten Irrtümer, kurze Klarstellungen und was stattdessen sinnvoll ist:
-
Spot-Reduction: „Mit vielen Sit‑ups verschwindet das Bauchfett.“
Realität: Lokal gezieltes Training reduziert nicht selektiv viszerales Fett. Muskeltraining stärkt und formt die Bauchmuskulatur, Fettabbau erfolgt jedoch systemisch durch ein Gesamtkaloriendefizit und hormonelle Veränderungen. -
Bauchtraining allein reicht: „Nur Bauchmuskel‑Workouts bringen eine flache Mitte.“
Realität: Bauchübungen verbessern die Muskulatur und Körperhaltung, führen aber ohne Reduktion der Gesamtkörperfettmasse nicht zu einem deutlich kleineren Taillenumfang. Kombiniere Krafttraining, Ausdauer und Ernährung. -
„Fettverbrennende“ Lebensmittel oder Wundermittel: „Bestimmte Nahrungsmittel (z. B. Grapefruit, grüner Tee) schmelzen Bauchfett.“
Realität: Einige Lebensmittel können Stoffwechselprozesse leicht unterstützen oder das Sättigungsgefühl verbessern, aber kein Lebensmittel führt allein zu gezieltem Abbau von viszeralem Fett. Nutze solche Lebensmittel als Teil einer insgesamt ausgewogenen, kalorienkontrollierten Ernährung. -
Nahrungsergänzungen als schnelle Lösung: „Fatburner“, Koffeinpräparate oder spezielle Pillen reduzieren Bauchfett nachhaltig.
Realität: Die meisten Präparate liefern nur kurzfristige Effekte (z. B. gesteigerte Wachheit) und können Nebenwirkungen haben. Nachhaltiger Fettabbau gelingt durch Ernährung, Bewegung und Lebensstiländerungen; Medikamente nur bei ärztlicher Indikation. -
Cardio ist genug / Krafttraining ist optional: „Nur Ausdauertraining verbrennt Fett.“
Realität: Ausdauer verbrennt Kalorien, Krafttraining erhöht Muskelmasse und Grundumsatz – beides zusammen ist effektiver gegen viszerales Fett als nur eine Methode allein. -
Intermittierendes Fasten ist die einzige richtige Methode:
Realität: Intervallfasten kann beim Kaloriendefizit helfen und ist für viele praktikabel, aber kein Muss. Wirkung hängt vor allem vom Gesamtkalorien‑ und Nährstoffverhalten sowie von der individuellen Verträglichkeit ab. -
„Low‑Fat“ ist immer besser:
Realität: Zu niedriger Fettanteil kann Sättigung und Hormonbalance verschlechtern. Gesunde Fette (z. B. aus Nüssen, Fisch, Olivenöl) sind wichtig; entscheidend ist die Gesamtkalorienbilanz und die Qualität der Fette. -
Schnellprogramme bringen dauerhafte Ergebnisse: „Schnell abnehmen ist ideal.“
Realität: Sehr schneller Gewichtsverlust führt oft zu Muskelverlust und Rückfall. Nachhaltigkeit, moderate wöchentliche Reduktion und langsame Anpassung der Gewohnheiten sind langlebiger. -
Waage ist der einzige Gradmesser: „Nur das Gewicht zählt.“
Realität: Gewicht sagt nichts über Körperzusammensetzung oder viszerales Fett aus. Taillenumfang, Taillen‑Hüft‑Verhältnis und Körperkomposition sind aussagekräftiger für Gesundheitsrisiken. -
„Genetik entscheidet alles“:
Realität: Gene beeinflussen Veranlagungen (z. B. Fettverteilung), aber Lebensstilfaktoren (Ernährung, Bewegung, Schlaf, Stress) haben großen Einfluss auf viszerales Fett und das Krankheitsrisiko. -
Sauna, Kälte, Cremes und „Detox“-Kuren reduzieren viszerales Fett:
Realität: Schwitzen oder äußerliche Anwendungen beeinflussen vorrangig Wasserhaushalt bzw. subkutanes Fett kaum bis gar nicht; viszerales Fett wird nicht durch solche Methoden reduziert. -
CoolSculpting & Co. entfernen viszerales Fett:
Realität: Viele minimalinvasive Verfahren zielen auf subkutanes Fett. Viszerales Fett liegt tiefer und wird durch diese lokalen Verfahren nicht zuverlässig reduziert; bei gesundheitlich relevanter Fettschicht ist ärztliche Beratung nötig.
Was hilft statt Mythen: realistische Ziele setzen, ein moderates Kaloriendefizit halten, ausreichend Protein und Krafttraining einbauen, Schlaf und Stressmanagement verbessern sowie Alkohol reduzieren. Bei Unsicherheit oder hohem Gesundheitsrisiko ärztlichen Rat einholen, statt auf „Wunderlösungen“ zu setzen.
Praktischer 12-Wochen-Handlungsplan (kompakt)
Kurz vorab: Setze ein konkretes, messbares Ziel (z. B. 4–6 cm weniger Taillenumfang oder 4–6 % Körperfett in 12 Wochen) und notiere Ausgangswerte: Gewicht, Taillenumfang (in Nabelhöhe), ggf. Hüftumfang, kurze Fotos (vorne/Seite), und drei einfache Fitnessindikatoren (z. B. Anzahl Liegestütze, Dauer zügiges Gehen 3 km). Miss Gewicht wöchentlich zur gleichen Tageszeit, Taillenumfang alle 2 Wochen, Fotos und Leistungsdaten alle 4 Wochen.
Woche 1–2 — Grundlage schaffen
- Kalorien: Schaffe ein moderates Defizit von ca. 300–500 kcal/Tag (nicht drastisch). Ziel: langsamer, nachhaltiger Fettabbau von ~0,25–0,5 kg/Woche.
- Ernährung: Stelle Protein auf ~1,6–2,2 g/kg Körpergewicht/Tag ein, reduziere stark verarbeitete Lebensmittel, erhöhe Gemüse, Vollkorn und Hülsenfrüchte. Trinke ausreichend (1,5–2 l Wasser/Tag, mehr bei Sport).
- Bewegung: Beginne mit 2 Krafttrainingseinheiten/Woche (Ganzkörper, 30–45 min) plus 2 moderate Cardioeinheiten (z. B. 30–40 min zügiges Gehen oder Radfahren). Fokus auf Technik und Regelmäßigkeit.
- Alltagsaktivität: Ziel 7.000–10.000 Schritte/Tag (falls machbar); mehr Stehen, Treppensteigen.
- Schlaf & Stress: Priorisiere 7–9 Stunden Schlaf, einfache Entspannungsübung (5–10 min Atemübung) abends.
- Tracking & Routinen: Meal-Prep einmal pro Woche, einfache Portionsregeln (Handflächen-/Teller-Methode), feste Essenszeiten testen.
Woche 3–6 — Routine aufbauen
- Kalorien & Makros: Behalte das Defizit bei, achte auf ausreichendes Protein; beobachte Sättigung. Falls Hunger sehr groß ist, erhöhe Gemüse- und Ballaststoffanteil statt Kalorien.
- Training: Steigere auf 3 Kraft-Einheiten/Woche (hypertrophieorientiert, 6–12 Wiederholungen, 2–4 Sätze) und 2 Cardio-Einheiten (davon ev. 1 HIIT-ähnliche Session à 10–20 min oder 30–45 min moderates Ausdauertraining). Erhöhe Belastung schrittweise (Progression: mehr Last, mehr Wiederholungen oder weniger Pausen).
- NEAT & Alltag: Integriere kurze Bewegungsblöcke (5–10 min) alle 60–90 min, parke weiter weg, Steharbeitsphasen.
- Verhalten: Identifiziere persönliche Auslöser für Überessen, setze ersetzende Routinen (z. B. Wasser, kurzer Spaziergang). Nutze soziale Unterstützung oder einen Trainingspartner.
- Kontrolle: Prüfe nach Woche 6 die Messungen. Bei klarer Abnahme weitermachen; bei Stagnation kleine Anpassung: Kalorien um 100–200 kcal erhöhen Aktivität oder Protein optimieren.
Woche 7–10 — Intensität & Feinsteuerung
- Training: Falls bisher 3 Kraft-Einheiten, intensiviere durch schwerere Sätze, reduzierte Pausen oder zusätzliche Übung pro Muskelgruppe; Cardio-Mix aus moderatem Ausdauertraining und 1–2 Intervalleinheiten/Woche. Ziel: Kraftzuwachs erhalten/steigern, Fettabbau fokussieren.
- Ernährung: Feintuning der Kalorien (bei zu schnellem Gewichtsverlust erhöhen, bei Stagnation Defizit sanft verstärken oder Cardio leicht erhöhen). Achte weiter auf Alkoholreduktion und begrenze zuckerreiche Snacks.
- Compliance: Nutze 1–2 flexible „strategische“ Leckereien pro Woche, damit die Ernährung langfristig durchhaltbar bleibt. Optimiere Mahlzeitenplanung für stressige Tage.
- Messung: Fotos, Taille und Leistungsdaten kontrollieren; notiere Verbesserungen in Kraft oder Ausdauer als Erfolgskriterium neben Zahl auf der Waage.
Woche 11–12 — Evaluation und Übergang
- Bewertung: Vergleiche Ausgangswerte mit aktuellen Messungen: Gewicht, Taillenumfang, Fotos, Kraftwerte. Beurteile Gesundheitssymptome (z. B. besserer Schlaf, weniger Müdigkeit).
- Anpassung: Falls Ziele erreicht sind, plane eine langsame Mahlzeiten- und Kalorienanhebung über 4–6 Wochen zur Erhaltung (z. B. +100–150 kcal/Woche), weiter Krafttraining 3–4×/Woche zur Körperkomposition. Falls Ziele nicht erreicht sind, analysiere Ursachen (Energieaufnahme, Tracking-Genauigkeit, Stress/Schlaf, Medikamente) und passe realistisch an.
- Nachhaltigkeit: Erstelle einen langfristigen Plan mit 2–4 Krafteinheiten/Woche, 1–3 Cardioeinheiten, und Alltagsbewegung als Standard. Lege feste wöchentliche Routinen für Einkaufen, Meal-Prep und Bewegung fest.
- Ärztlicher Check: Bei starken Risikofaktoren, unerwarteten Symptomen oder Medikamentenbesonderheiten ärztliche Abklärung erwägen.
Kurzcheckliste für jede Woche
- Mindestens 2–3 Krafteinheiten, 1–3 Cardioeinheiten.
- Proteinreich essen, Defizit moderat halten (−300–500 kcal/Tag).
- NEAT erhöhen (Schrittziel, Stehintervalle).
- Schlaf 7–9 h, tägliche kurze Entspannung.
- Wöchentliche Gewichtskontrolle, taillenumfang alle 2 Wochen, Fotos alle 4 Wochen.
- Wenn 3–4 Wochen ohne Fortschritt: Daten prüfen, kleinere Anpassungen vornehmen oder ärztlichen Rat suchen.
Hinweis: Bei bekannten Vorerkrankungen, Pillen/Medikamenten oder starken Beschwerden vor Beginn Rücksprache mit Hausarzt/Ärztin halten.
Fazit und Handlungsempfehlungen
-
Kurz zusammengefasst: Viszerales Fett erhöht das Risiko für Stoffwechsel- und Herz-Kreislauf-Erkrankungen; es lässt sich durch dauerhaftes, moderates Kaloriendefizit, eiweißbetonte Ernährung, regelmäßiges Kraft- und Ausdauertraining sowie durch besseren Schlaf und Stressreduktion verringern. Nachhaltigkeit ist wichtiger als schnelle Extreme.
-
Wichtige Prinzipien (Kernaussagen)
- Ein moderates, langfristig gehaltenes Kaloriendefizit ist die zentrale Voraussetzung für Fettabbau.
- Krafttraining schützt Muskulatur und verbessert die Körperkomposition, Cardio erhöht den Energieverbrauch und die Insulinsensitivität.
- Proteinreiche, ballaststoffreiche Vollwertkost plus Reduktion stark verarbeiteter Lebensmittel und Alkohol unterstützt gezielt den Abbau von Bauchfett.
- Schlafmangel und chronischer Stress fördern viszerale Fettablagerung; Schlaf- und Stressmanagement sind deshalb Teil jeder Strategie.
- Messgrößen wie Taillenumfang und Fortschritte bei Kraft/Ausdauer sind oft aussagekräftiger als nur die Waage.
-
Realistische Erwartungen
- Sichtbare und metabolische Verbesserungen sind in vielen Fällen nach 8–12 Wochen messbar; nachhaltige, gesundheitlich relevante Veränderungen brauchen Monate.
- Ein gesundes, realistisches Ziel ist eine langsame, stabile Gewichtsabnahme (z. B. ~0,5 kg/Woche bzw. ein moderates Defizit von rund 500 kcal/Tag) oder 5–10 % Körpergewicht über mehrere Monate – viele gesundheitliche Parameter verbessern sich schon früher.
-
Prioritätenliste — Erste Schritte (sofort umsetzbar)
- Basismessung: Taillenumfang, Körpergewicht, ggf. Fotos und Basis-Fitness (z. B. 1 km Zeit oder Kraftübungen). Notiere Startwerte.
- Ernährung: Verarbeitete Snacks, Getränke mit Zucker und übermäßiger Alkoholkonsum reduzieren; mehr Gemüse, Vollkorn, Hülsenfrüchte, Nüsse und fetten Fisch essen; Proteinzufuhr erhöhen.
- Bewegung: Mindestens 2 Krafttrainingseinheiten/Woche plus 150–300 Minuten moderates Ausdauertraining oder 75–150 Minuten intensives Cardio pro Woche beginnen; zusätzliche Alltagsbewegung (Treppen, kurze Spaziergänge) steigern.
- Schlaf & Stress: Auf 7–9 Stunden Schlaf achten; tägliche Mini-Entspannungsübungen (z. B. Atemtechniken, kurze Spaziergänge) einplanen.
- Tracking & Routine: Wöchentliche Kontrollmessungen (z. B. Taillenumfang, Trainingserfolge) und feste Ess-/Trainingszeiten etablieren.
-
Messung des Erfolgs
- Beurteile Fortschritt nicht nur über die Waage: Taillenmaß, Körperumfang-Messungen, Leistungszuwächse im Training und wie Kleidung sitzt sind wichtig.
- Bei Stagnation zuerst Ess- und Bewegungsgewohnheiten prüfen und kleine, nachhaltige Anpassungen vornehmen (Portionsgrößen, Protein, Trainingsintensität).
-
Wann ärztliche Beratung sinnvoll ist
- Bei bestehenden Vorerkrankungen (z. B. Diabetes, Herz-Kreislauf-Erkrankungen), starkem Übergewicht, ungewöhnlichen Beschwerden oder wenn Medikamente eingenommen werden, vor Beginn einer größeren Umstellung med. Rat einholen.
- Wenn sehr schnelle Gewichtsabnahme, starke Gewichtsschwankungen oder Symptome wie Schwindel, Herzrasen oder starke Müdigkeit auftreten.
-
Praktische Hinweise zur Nachhaltigkeit
- Kleine, konkrete Veränderungen (z. B. 1 zuckerfreies Getränk weniger pro Tag, zusätzlich 15 Minuten zügiges Gehen) über Wochen beibehalten – das summiert sich.
- Soziale Unterstützung, feste Zeiten für Essen/Bewegung und realistische Belohnungen helfen, Rückfälle zu vermeiden.
- Bei Bedarf professionelle Unterstützung (Ernährungsberater/in, Trainer/in, Hausarzt) nutzen, besonders zur individuellen Anpassung der Strategie.
-
Abschließende Empfehlung
- Starten Sie mit den oben genannten Prioritäten, messen Sie regelmäßig Fortschritt, passen Sie Maßnahmen moderat an und behalten Sie Geduld: nachhaltige Reduktion von viszeralem Fett ist möglich und bringt deutliche Gesundheitsvorteile. Bei Unsicherheit oder bestehenden Gesundheitsproblemen zuerst ärztlichen Rat einholen.

2 Kommentare